
طبق بررسیهای انجام شده توسط مرکز کنترل و پیشگیری از بیماریها (CDC) حدود ۲۱ میلیون آمریکایی نوعی مشکل بینایی دارند به یک اصلاح بینایی به دلیل عیوب انکساری (که تحریف و معوج بودن در شکل کره چشم است که میتواند در دید فرد تاثیر بگذارد) دارند. تعدادی از شایعترین مشکلات چشمی شامل نزدیک بینی، دوربینی، آستیگماتیسم (انحراف دید)، و پیر چشمی (ناتوانی برای چشم برای تمرکز بر روی اشیاء نزدیک) میشود. تقریبا اکثر این مشکلات چشم را میتوان با عینک طبی و یا با مداخلات کوچکی اصلاح کرد.
تعدادی دیگر از مشکلات شایع در سلامت چشمان، آلرژی یا عفونت ها، مانند گل مژه میشود. اما سایر شرایط ممکن است هیچ نشانهای برای آسیب به بینایی در مراحل اولیه خود نداشته باشد. به عنوان نمونه، گلوکوم بدون درد است، اما در صورتی که درمان نشود میتواند به طور دائم به عصب بینایی در چشم آسیب بزند و سبب از دست دادن (کاهش قدرت) بینایی و یا حتی در مواردی موجب نابینایی شود. مشکلات دیگر میتوانند شامل آب مروارید (کدورت عدسی چشم) و ماکولا (اختلال چشمی است که با از دست دادن بینایی مشخص شده است که همچنین یکی از علت اصلی مشکل دائمی بینایی در میان افراد بالای ۶۵ سال است) شود.
هر یک از این مشکلات که علائم چشمی خاصی داشته باشند، نیازمند یک ویزیت فوری توسط متخصص چشم هستند. این علائم و نشانهها شامل درد چشمان، دو بینی، مگس پران (نقطههای کوچکی که به نظر میرسند، همانند لحظهای که آنها جلوی چشمها و دید فرد شناور هستند)، هاله نور و چشمک زدن نور. افراد مبتلا به دیابت ممکن است در معرض خطر برای بیماری سلامت چشمی به نام رتینوپاتی دیابتی (DR) باشند، که یک بیماری است که منجر به آسیب به رگهای خونی در شبکیه چشم میشود.
بیشتر بخوانید: ۸ اشتباه خطرناک برای چشم
مگس پران چشم چیست؟
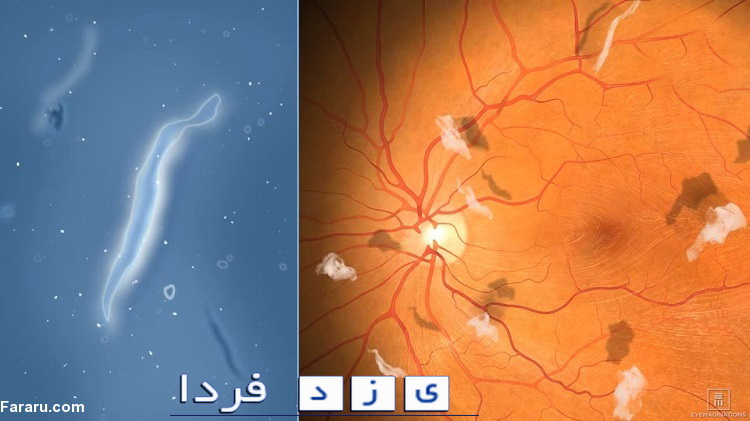
مگس پران در حقیقت سایه کدورتهای موجود در مایع زجاجیه است که روی شبکیه ایجاد میشوند و به صورت یک سایه تیره دیده میشود. چسبندگی و ضخیم شدن رشتههای زجاجیه، جمع شدن سلولهای التهابی در زجاجیه یا خونریزی در درون چشم میتواند از عوامل ایجاد مگس پران باشد.
آنها به شکلهای متفاوتی در دید شخص ظاهر میشوند که تعدادی از آنها عبارتند از:
• نقاط سیاه یا قهوهای رنگ
• خطوط جادویی (پر پیچ و تاب)
• رشتههای نازک
• شکلهای حلقهای
• تارهای عنکبوتی
علت مگس پران چشم چیست؟
علاوه بر این در اکثر افراد مسن بخشی از رشتههای محیطی زجاجیه که به شبکیه اتصال دارد و از جای خود جدا میشود و وارد بخشهای مرکزی زجاجیه میشوند. این وضعیت که آن را به نام (جدا شدگی خلفی زجاجیه) میشناسند رایجترین علت ایجاد مگس پران است.
برخی مواقع نیز وجود التهاب داخل چشمی (یووئیت) سبب تجمع سلولهای التهابی در زجاجیه میشود که موجب ایجاد مگس پران میشود. یکی دیگر از عوامل ایجاد مگس پران وجود خونریزی در داخل زجاجیه است، به عنوان مثال در افراد مبتلا به دیابت ممکن است خونریزی خفیف چشمی ابتدا به صورت یک مگس پران دیده شود.
مگس پران معمولا در افراد بالای ۶۰ سال، نزدیک بین، افرادی که سابقه جراحی چشم دارند و افرادی که سابقه التهاب چشمی داشته اند مشاهده میشود
مگس پران قدیمی که برای سالها وجود داشته و تغییر خاصی پیدا نکرده است، معمولاً خطری ندارد، اما در موارد نام برده شده نیاز است که فرد فورا به چشم پزشک مراجعه نماید:
• مگسپرانی که اخیرا ایجاد شده است (حتی اگر پس از چند هفته خود به خود بر طرف شده باشد)
• مگس پران قدیمی که اخیرا بزرگتر شده، یا تغییراتی در آن ایجاد شده است.
• مگس پران همراه با جرقه (حتی در صورتی که پس از چند روز جرقه خود به خود بر طرف شده باشد)
• مگس پران همراه با کاهش یا تاری دید یا احساس وجود پرده در جلوی چشم (این علامت، بسیار مهم است و ممکن است ناشی از کنده شدن بخشی از شبکیه باشد که به درمان فوری نیاز دارد).


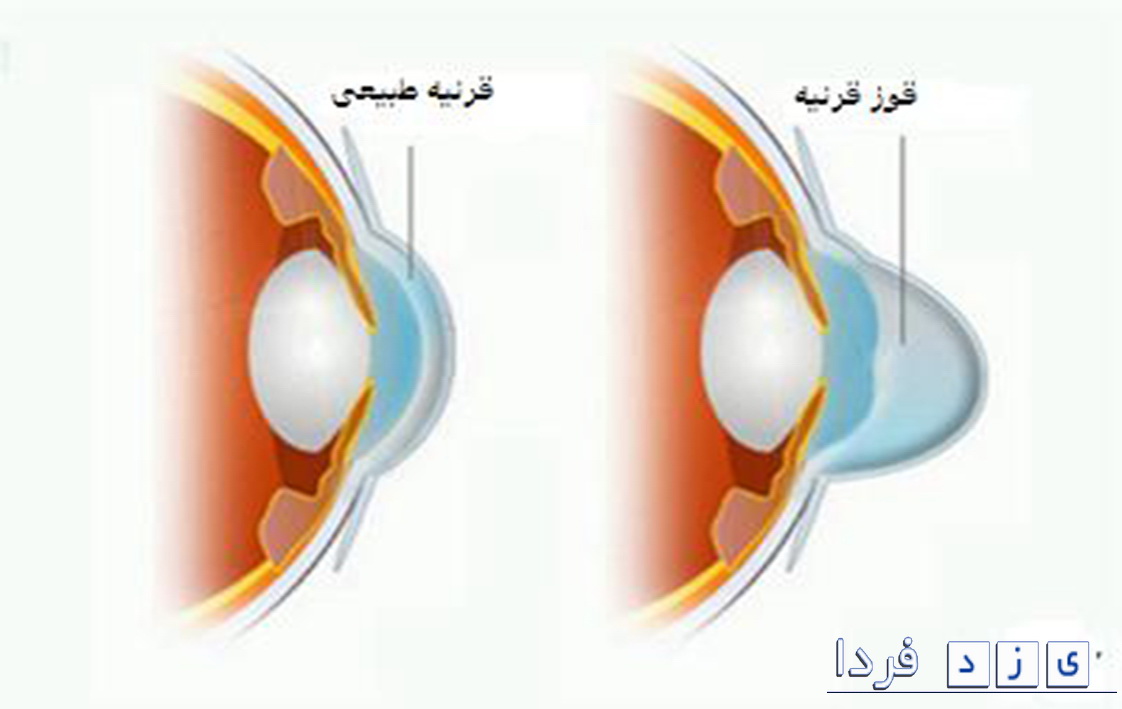
فیبرهای کوچک پروتئینی در چشم موسوم به کلاژن به شما کمک میکنند تا قرنیه را در جای خود نگه دارید و از برآمده شدن آن جلوگیری میکنند. هنگامی که این فیبرها ضعیف میشوند، نمیتوانند شکل قرنیه را حفظ کنند و قرنیه به تدریج، بیشتر شکل مخروطی به خود میگیرد.
کراتوکونوس به علت کاهش آنتی اکسیدانهای محافظتی در قرنیه ایجاد میشود. سلولهای قرنیه مانند اگزوز ماشین، محصولات زیان آوری را تولید میکنند. به طور معمول، آنتی اکسیدانها این محصولات زیان آور را از بین میبرند و از فیبرهای کلاژن محافظت میکنند. اگر سطح آنتی اکسیدانها پایین باشد، کلاژن ضعیف میشود و قرنیه برآمده میشود.
به نظر میرسد کراتوکونوس ارثی باشد. اگر دچار این مشکل هستید و فرزند دارید، بهتر است معاینه چشمهای فرزندتان را از سن ۱۰ سالگی آغاز کنید. این وضعیت در افراد مبتلا به مشکلات خاص پزشکی، از جمله شرایط خاص آلرژیک، سریعتر پیشرفت میکند. قوز قرنیه میتواند با مالیدن مزمن چشم نیز مرتبط باشد.
کراتوکونوس معمولا در سنین نوجوانی شروع میشود. اما میتواند در دوران کودکی یا تا سن ۳۰ سالگی نیز شروع شود. این بیماری ممکن است در افراد بالای ۴۰ سال و بیشتر نیز رخ دهد، اما در این سنین کمتر شایعتر است.
تغییرات در شکل قرنیه ممکن است به سرعت رخ دهند یا ممکن است طی چندین سال رخ دهند. این تغییرات میتوانند منجر به تاری دید، درخشش و دیدن هاله نور در شب و دیدن نور به صورتی خطی شوند.

تغییرات میتوانند در هر زمانی متوقف شود، یا میتوانند چندین دهه ادامه داشته باشند. هیچ راهی برای پیش بینی پیشرفت این بیماری وجود ندارد. در اکثر افراد مبتلا به کراتوکونوس، در نهایت هر دو چشم مبتلا میشوند، اگر چه همیشه وضعیت یکسانی ندارند. قوز قرنیه معمولا ابتدا در یک چشم و بعد در چشم دیگر ایجاد میشود.
در وضعیت کراتوکونوس شدید، کشش فیبرهای کلاژن میتواند منجر به زخم شدید شود. اگر پشت قرنیه پاره شود، میتواند متورم شود و چند ماه طول بکشد تا تورم از بین برود. این وضعیت اغلب باعث زخم بزرگ قرنیه میشود.
آیا قوز قرنیه یا کراتوکونوس میتواند به بینایی آسیب وارد کند؟
تغییرات در قرنیه ممکن است تمرکز را بدون عینک و یا لنزهای تماسی برای چشم غیرممکن سازد. در حقیقت، اگر شرایط شدید باشد، برای بازگرداندن بینایی ممکن است پیوند قرنیه لازم باشد.
جراحی اصلاح بینایی لیزری – LASIK – برای افرادی که مبتلا به کراتوکونوس هستند، خطرناک است، زیرا میتواند قرنیه را تضعیف کند و بینایی را بدتر کند. حتی اگر فردی به میزان اندکی کراتوکونوس داشته باشد، نباید جراحی LASIK را انجام دهد.
کراتوکونوس چگونه تشخیص داده میشود؟
از آنجا که شکل قرنیه از شکل کروی به شکل مخروطی تغییر مییابد، سطح صاف تبدیل به سطح موج دار میشود. این مشکل آستیگماتیسم نامنظم نامیده میشود.
از آنجا که جلو قرنیه بزرگتر میشود، دید به سمت نزدیک بینی گرایش پیدا میکند. به این معنی که فقط اشیاء نزدیک میتوانند به وضوح دیده شوند. هر چیزی که خیلی دور باشد، تار دیده میشود.
چشم پزشک در طول معاینه چشم ممکن است متوجه علائمی شود. شما نیز ممکن است علائمی را که میتوانند ناشی از کراتوکونوس باشد، ذکر کنید. این علائم شامل موارد زیر میباشند:
تغییر ناگهانی بینایی در یک چشم
دوبینی هنگامی که فقط با یک چشم نگاه کنید
عدم وضوح اشیاء دور و نزدیک
دیدن هالهای از نور در اطراف چراغهای روشن
دیدن نور به صورت خطی
مشاهده تصاویر شبح مانند دوتایی یا سه تایی
مشکل در رانندگی کردن به دلیل تاری دید، به ویژه در شب
برای اینکه مطمئن شوید که کراتوکونوس دارید، پزشک باید اندازه قرنیه را اندازه گیری کند. چندین روش متفاوت وجود دارد که میتوان این کار را انجام داد.
رایجترین روش “توپوگرافی قرنیه” است که گرفتن عکس از قرنیه و تجزیه و تحلیل آن در عرض چند ثانیه میباشد. کودکانی که والدین آنها مبتلا به کراتوکونوس هستند بعد از ۱۰ سالگی باید هر ساله قرنیه آنها توسط پزشک بررسی شود.
حتی اگر توپوگرافی قرنیه کودک شما طبیعی باشد، انجام این آزمایش به صورت سالانه همچنان حائز اهمیت است. ممکن است تغییرات ظریفی در طول زمان وجود داشته باشند که نشان دهند بیماری شروع شده است. با آزمایشات سالانه، پزشک میتواند، نتایج را برای شناسایی این تغییرات مقایسه کند.
چگونه کراتوکونوس درمان میشود؟
درمان معمولا با عینک جدید شروع میشود. اگر عینک بینایی کافی فراهم نیاورد، ممکن است لنزهای تماسی، معمولا لنزهای تماسی سخت دارای قابلیت نفوذ گاز، توصیه شود. در موارد خفیف، عینکهای جدید معمولا میتوانند دید را بهتر کنند. هر چند در نهایت، احتمالا استفاده از لنزهای تماسی یا درمانهای دیگر برای تقویت قرنیه و بهبود دید ضروری هستند.
درمانی تحت عنوان پیوند متقاطع بین رشتههای کلاژن قرنیه (Collagen Cross-Linking یا CXL) اغلب به جلوگیری از بدتر شدن وضعیت کمک میکند. روش گذاشتن حلقه داخل قرنیه یا Intacs گذاشتن قطعات نیم دایره در زیر سطح قرنیه است تا شکل مخروطی را کاهش دهد و بینایی را بهبود بخشد.
یک روش لیزر ویژه موسوم به PTK میتواند ناهمواریهای سطح قرنیه را صاف کند و باعث بهبود راحتی لنز تماسی شود. اگر عینکها و لنزهای تماسی، بینایی پایدار با کیفیت خوب را فراهم نیاورند، قدم بعدی پیوند قرنیه خواهد بود این روش شامل برداشتن مرکز قرنیه و جایگزینی آن با قرنیه اهدا کننده است که در جای آن قرار میگیرد.
- نویسنده : یزد فردا
- منبع خبر : خبرگزاری فردا





























شنبه 27,آوریل,2024